Tempo di lettura: 4 minuti
Condividi su:
di Stefano Menna
Distribuzione di strutture per Regione e residenti, orari di apertura, numero e tipologia di figure professionali impegnate: tutti gli indicatori suggeriscono quanto siano marcate le differenze e le diseguaglianze nei servizi di assistenza per le demenze in Italia. Notevole il gradiente Nord-Sud: nelle Regioni settentrionali si registra maggiore sviluppo ed efficienza, con centri aperti più a lungo e più disponibilità di test diagnostici. Una disomogeneità, acuita dalla pandemia, che si riflette anche sulla valutazione dei servizi offerti a livello nazionale, negativa o molto negativa per il 43% dei caregiver e familiari dei pazienti.
Sono alcuni dei risultati presentati dall’Osservatorio demenze dell’Istituto superiore di sanità (ISS) al convegno conclusivo delle attività 2021-2023 previste dal Fondo per le demenze e l’Alzheimer. Fondo che è stato appena rifinanziato, grazie all’ok bipartisan del Senato a un emendamento alla manovra, che ha consentito di stanziare nella legge di Bilancio varata a fine dicembre quasi 35 milioni di euro per il prossimo triennio: 4,9 milioni di euro per il 2024 e 15 milioni sia per il 2025 che per il 2026.
Solo per citare alcuni dati dell’indagine sui nodi assistenziali sul territorio (circa 5 mila realtà), la quota di Centri per disturbi cognitivi e demenze che applicano sistematicamente i percorsi diagnostico terapeutici assistenziali raggiunge appena il 27% al sud e nelle isole, con un incremento al centro (49%) e valori più alti al nord (69%). Analoghe differenze sugli orari di apertura delle strutture (in media, 18 ore a settimana al nord, 13 al centro e 11 al Sud e isole) o sull’applicazione delle batterie neurologiche somministrate (per esempio, la Frontal Assessment Battery è applicata nell’86% dei casi al nord, nel 15% al centro e nel 12% al sud e isole).
Lo sforzo deve andare nella direzione di armonizzare le diverse realtà: per questo, sono stati finanziati 31 progetti regionali sui temi della diagnosi precoce, telemedicina, teleriabilitazione, trattamenti psico-educazionali, cognitivi e psicosociali. Una mole di esperienze e iniziative che permetterà di individuare le buone pratiche più adeguate, per uniformare e garantire i servizi a livello nazionale. Non solo: l’Osservatorio demenze dell’ISS ha presentato le linee guida “Diagnosi e trattamento di demenza e Mild Cognitive Impairment”, le prime sul tema a essere pubblicate nel nostro Paese. Tra gli elementi più significativi emersi dall’analisi della letteratura medico-scientifica, l’impatto positivo dell’adozione di trattamenti non farmacologici e l’efficacia di alcuni farmaci inibitori e antipsicotici. Evidenze che saranno fondamentali per orientare i decisori nell’aggiornamento dei Livelli essenziali di assistenza (LEA), ma anche per fornire agli operatori sanitari raccomandazioni utili nella pratica clinica, in modo da garantire appropriatezza diagnostica e terapeutica. Un’attività che dovrà essere puntualmente monitorata e implementata.
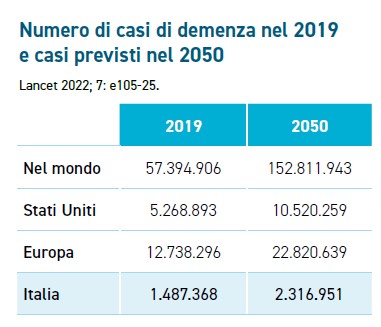
Secondo ISTAT e Ministero della salute, nel giro dei prossimi 25-30 anni ci saranno quasi tre anziani per ciascun giovane, che porteranno a un’inevitabile e significativa accelerata delle patologie croniche legate a età e invecchiamento. Già oggi in Italia si contano 1,2 milioni di casi di demenza, 700 mila dei quali di Alzheimer. E altre 900 mila persone convivono con deficit cognitivo lieve. Quindi oltre 2 milioni di persone, a cui si aggiungono quasi 4 milioni di familiari, i cosiddetti “secondi pazienti”: in tutto, il 10% della popolazione italiana. Il quadro è allarmante soprattutto per la rapidità con cui cresce la diffusione del fenomeno. Le ultime proiezioni ipotizzano che i casi potrebbero addirittura triplicarsi nei prossimi decenni, fino a superare globalmente i 152 milioni di persone colpite entro il 2050. Oltre 2,3 milioni solo in Italia, che diventerebbe così il quarto Paese al mondo per numero di persone affette da demenza in rapporto alla popolazione.
Tutt’altro che trascurabile l’impatto sul fronte dei costi, diretti e indiretti. Già oggi la metà della spesa per le demenze è dovuta all’assistenza prestata da operatori informali (familiari e amici stretti), che forniscono in media 5 ore di assistenza e supervisione ogni giorno. Un recente studio effettuato dall’Università Tor Vergata di Roma, presentato al convegno ISS, stima i costi complessivi sostenuti per le demenze nel nostro Paese in 23 miliardi di euro all’anno, di cui il 63% grava esclusivamente sulle spalle delle famiglie.
Al momento, prevenzione e diagnosi precoce restano l’unica strada per tutelare la salute del cervello. Per questo Casagit Salute ha avviato nel 2022, in collaborazione con Fondazione Igea onlus, una campagna contro l’Alzheimer e il decadimento dei livelli cognitivi. L’obiettivo è monitorare, tramite colloquio neuropsicologico, lo status cognitivo, individuare tempestivamente eventuali situazioni di rischio e, nel caso, ricevere specifiche indicazioni. Incoraggianti i primi risultati, presentati alla 9° Assemblea nazionale dei rappresentati dei soci dal fiduciario di Roma Mario Antolini e Giovanni Anzidei della Fondazione Igea. Su circa 1800 colloqui effettuati, quasi tutti i partecipanti hanno mostrato apprezzamento per l’iniziativa. Il 48% del campione risulta completamente nella norma, mentre nell’8% dei casi si riscontrano deficit cognitivi sui quali saranno necessari ulteriori approfondimenti. Attesi nei prossimi mesi i risultati definitivi.
- Osservatorio demenze – Istituto superiore di sanità (ISS)
- I risultati del fondo per l’Alzheimer e le demenze: quali prospettive nella diagnosi ed assistenza delle persone con demenza (Roma – convegno ISS, 22-23 gennaio 2024)
- Diagnosi e trattamento di demenza e Mild Cognitive Impairment (linee guida ISS, 2023)
- Mappa dei servizi: Centri per i disturbi cognitivi e demenze; Centri diurni; Residenze sanitarie assistenziali (ISS)
- Piano nazionale demenze (Ministero della salute)
- Linee di indirizzo nazionali sui percorsi diagnostico terapeutici assistenziali per le demenze (Ministero della salute, 2017)
- Bilancio di previsione dello Stato per l’anno finanziario 2024 e bilancio pluriennale per il triennio 2024-2026 (legge n. 213, 30 dicembre 2023)
- Global action plan on the public health response to dementia 2017-2025 (OMS, 2017)
- Global status report on the public health response to dementia (OMS, 2021)
- Estimation of the global prevalence of dementia in 2019 and forecasted prevalence in 2050: an analysis for the Global Burden of Disease Study 2019 (Lancet, 2022)
- World Alzheimer Report (2023).


